【学ぶ】基礎知識
腰部脊柱管狭窄症とは?( 原因や治療法など)大学病院やクリニックの医師7人の解説まとめ

脊柱管狭窄症は、しっかり知識を得て、自分に合った対策をすれば、治る可能性が高い腰痛です。脊柱管狭窄症ひろばでは、自力克服をサポートする情報をお届けします。すべて、医師に取材し、監修を受けた信頼性の高い情報です。
脊柱管狭窄症とは?
脊柱管=背骨の神経の通り道。圧迫されると痛みやしびれ
脊柱管狭窄症とは、脊柱管(背骨の中の空洞)が狭くなり、神経が強く圧迫され、足腰の痛みやしびれとなって現れる病気で、50代から増えはじめ、高齢になるほど多くなります。脊柱管の内部は、加齢とともに狭くなる宿命にあるので、年を取るほど症状が現れやすくなるのです。最近は70歳以上の2人に1人が脊柱管狭窄症になる可能性があり、50歳以上の腰痛の最大原因と考えられています。
厳密には特定の病気を指す病名ではなく、脊柱管を通る神経が圧迫されて起こる病態の総称です。
狭窄症といえば腰だが、首や胸にも起こる
私たちの脊椎は、首の部分の頸椎、胸の部分の胸椎、腰の部分の腰椎に分かれており、脊柱管の狭窄はそれら3つの部分すべてで起こります。首に狭窄が起こった場合は「頸部脊柱管狭窄症」(頸椎症性脊髄症や頸椎症性神経根症ともいう)、胸の場合は「胸部脊柱管狭窄症」(胸髄症ともいう)、腰の場合は「腰部脊柱管狭窄症」といいます。
単に、脊柱管狭窄症といえば、腰部脊柱管狭窄症を指すことが多いようです。当サイトでも、腰の脊柱管狭窄症について、主に解説しています。

なお、頸部脊柱管狭窄症については、下記の記事も参考にしてください。
椎間板ヘルニア、腰椎すべり症との違いは?
脊柱管狭窄症のほかに、腰痛の病気で多いのが「椎間板ヘルニア」と「腰椎すべり症」です。
椎間板ヘルニアは、脊柱管狭窄と同様、腰痛や坐骨神経痛を引き起こすのが特徴です。まれに排尿・排便障害のように重篤な症状が急速に現れる場合もあります。
椎間板ヘルニアと脊柱管狭窄を見分けるときは、立ち姿勢で前屈と後屈をしてみてください。最も発生頻度が高いのは、腰椎4番と腰椎5番の間の椎間板です。
腰椎すべり症は脊柱管狭窄症の原因になり得ます。比較的、若い人にも多く見られます。詳しくは下記の記事をどうぞ。
脊柱管=背骨の神経の通り道。圧迫されると痛みやしびれ
脊柱管狭窄症とは、脊柱管(背骨の中の空洞)が狭くなり、神経が強く圧迫され、足腰の痛みやしびれとなって現れる病気で、50代から増えはじめ、高齢になるほど多くなります。脊柱管の内部は、加齢とともに狭くなる宿命にあるので、年を取るほど症状が現れやすくなるのです。最近は70歳以上の2人に1人が脊柱管狭窄症になる可能性があり、50歳以上の腰痛の最大原因と考えられています。
厳密には特定の病気を指す病名ではなく、脊柱管を通る神経が圧迫されて起こる病態の総称です。
狭窄症といえば腰だが、首や胸にも起こる
私たちの脊椎は、首の部分の頸椎、胸の部分の胸椎、腰の部分の腰椎に分かれており、脊柱管の狭窄はそれら3つの部分すべてで起こります。首に狭窄が起こった場合は「頸部脊柱管狭窄症」(頸椎症性脊髄症や頸椎症性神経根症ともいう)、胸の場合は「胸部脊柱管狭窄症」(胸髄症ともいう)、腰の場合は「腰部脊柱管狭窄症」といいます。
単に、脊柱管狭窄症といえば、腰部脊柱管狭窄症を指すことが多いようです。当サイトでも、腰の脊柱管狭窄症について、主に解説しています。

なお、頸部脊柱管狭窄症については、下記の記事も参考にしてください。
椎間板ヘルニア、腰椎すべり症との違いは?
脊柱管狭窄症のほかに、腰痛の病気で多いのが「椎間板ヘルニア」と「腰椎すべり症」です。
椎間板ヘルニアは、脊柱管狭窄と同様、腰痛や坐骨神経痛を引き起こすのが特徴です。まれに排尿・排便障害のように重篤な症状が急速に現れる場合もあります。
椎間板ヘルニアと脊柱管狭窄を見分けるときは、立ち姿勢で前屈と後屈をしてみてください。最も発生頻度が高いのは、腰椎4番と腰椎5番の間の椎間板です。
腰椎すべり症は脊柱管狭窄症の原因になり得ます。比較的、若い人にも多く見られます。詳しくは下記の記事をどうぞ。
脊柱管狭窄症の症状
脊柱管狭窄症には3つのタイプがあり、それぞれ症状が違う
脊柱管狭窄症は、神経が圧迫される部位によって、①神経根型、②馬尾型、③混合型の3タイプに分かれます。 清水伸一医師によれば、最も多い神経根型は保存療法(手術以外の治療法)でも治りがよく、馬尾型や混合型では手術を選ぶ人が多いことがわかりました。馬尾型や混合型に特有の異常感覚(足裏のジリジリ感や肛門のしびれなど)や排尿・排便障害は、保存療法だけでは改善が難しいためと考えられます。
ひと言で脊柱管狭窄症といっても、タイプごとに、患者さんの傾向や現われる症状、発症後の経過がずいぶん違うのです。
神経根型の症状
神経根とは脊髄の末端にある馬尾から左右に枝分かれした神経の根もとのことで、主に足の感覚や運動をつかさどっています。
この神経根が脊柱管の狭窄によって圧迫された病型(タイプ)を、神経根型といいます。
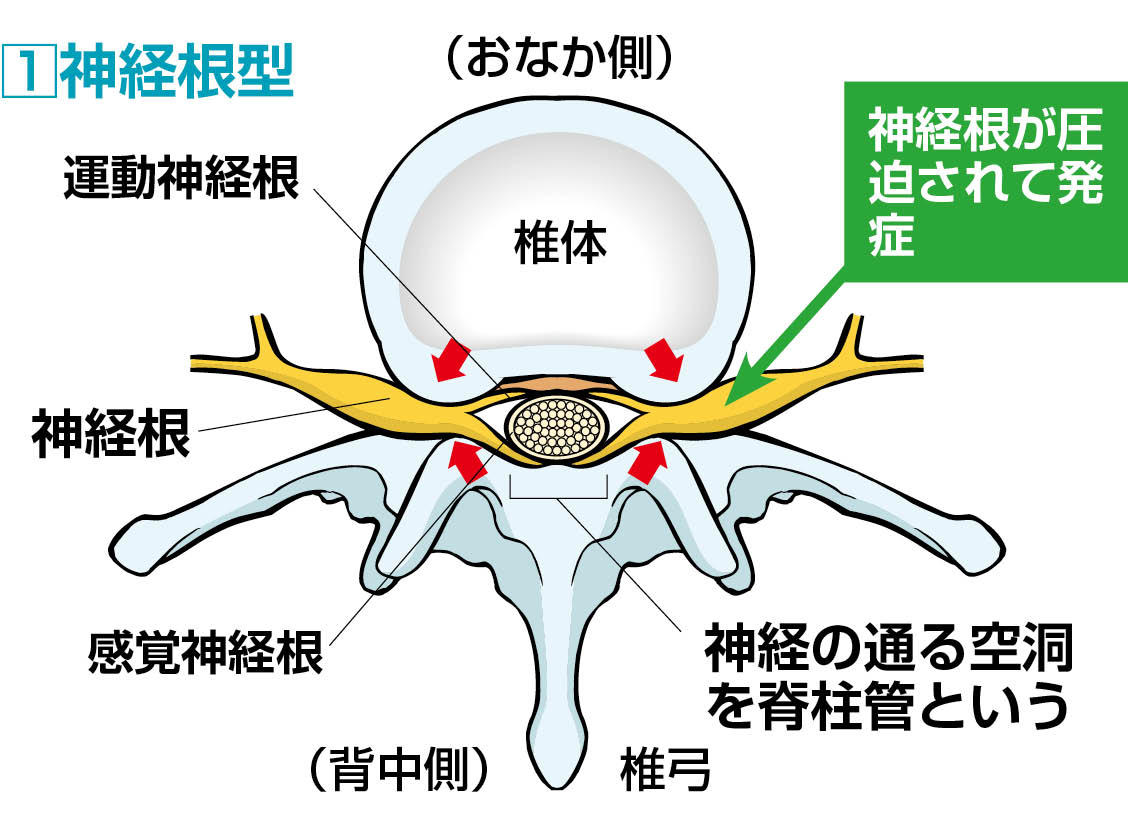
神経根は背骨の左側と右側にひとつずつありますが、その両方が一度に圧迫されることは稀です。通常、左右どちらかの神経根が障害を受け、症状も左足か右足のどちらか一方だけに現れます。これを専門的には「片側性」といいます。
神経根型で特徴的な症状は、長時間立ちつづけたり歩いたりしたときに、神経根が圧迫された側の腰からお尻、太もも、ふくらはぎ、すね、足裏にかけて坐骨神経痛(強い痛みとしびれ)が現れることです。
さらに、間欠性跛行(こま切れにしか歩けなくなる症状)が起こって、歩ける距離が短くなってきます。
詳しくは以下をご覧ください。
馬尾型の症状
馬尾型とは、脊髄の末端にある馬尾という神経の束が圧迫されて発症するタイプのこと。
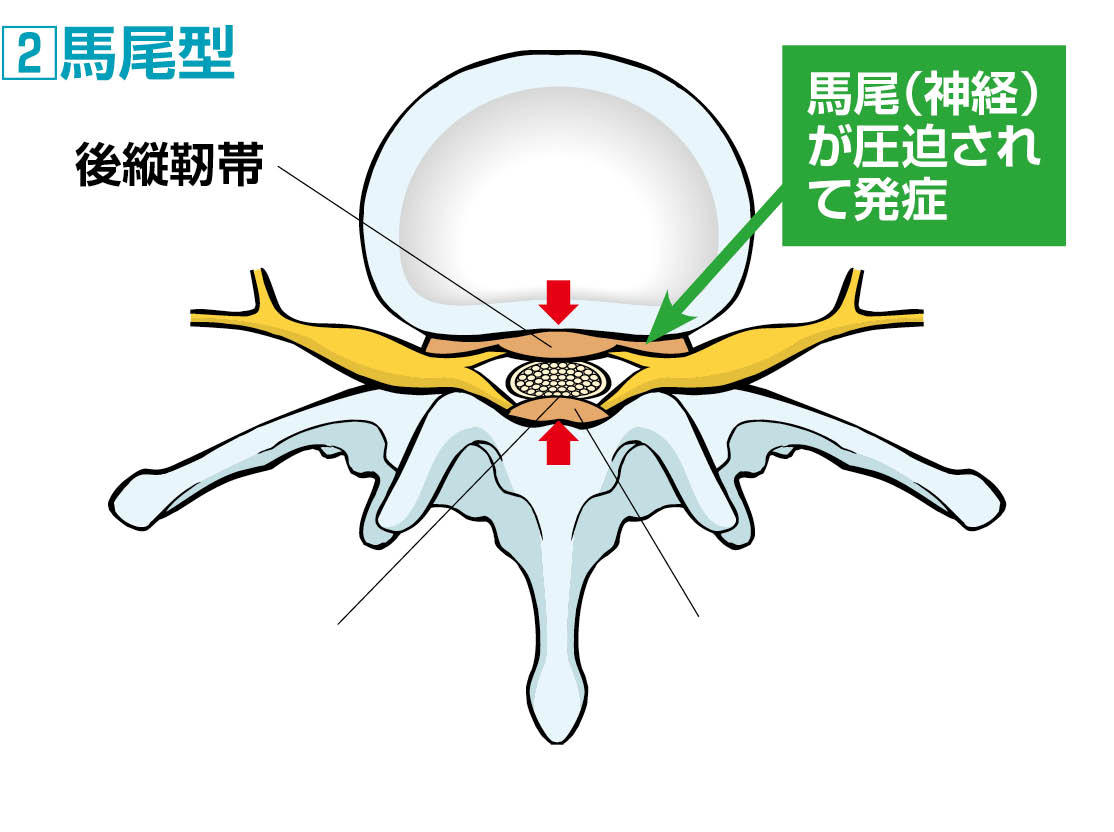
神経根型は、左右どちらか一方の足に症状が現われる片側性であるのに対し、馬尾型は両足に症状が現れる両側性です。
馬尾が圧迫されると、両足のしびれや痛み、さまざまな異常感覚、間欠性跛行(こま切れにしか歩けなくなる症状)が頻繁に生じます。
馬尾型の場合、痛みはさほど強くないのですが、深刻なのは、お尻まわりの症状が多発することでしょう。下半身に異様な違和感が次々と場所を変えて現れるのです。
例えば、左右両側のお尻や、お尻から足にかけて、広範囲にしびれやマヒが現れます。そのほか、お尻まわりの冷感や灼熱感、足の裏のジリジリ感、脱力などが生じてくるのです。
詳しくは、以下をご覧ください。
混合型の症状
腰部脊柱管狭窄症で最もやっかいなタイプが、神経根型と馬尾型が合併した「混合型」です。
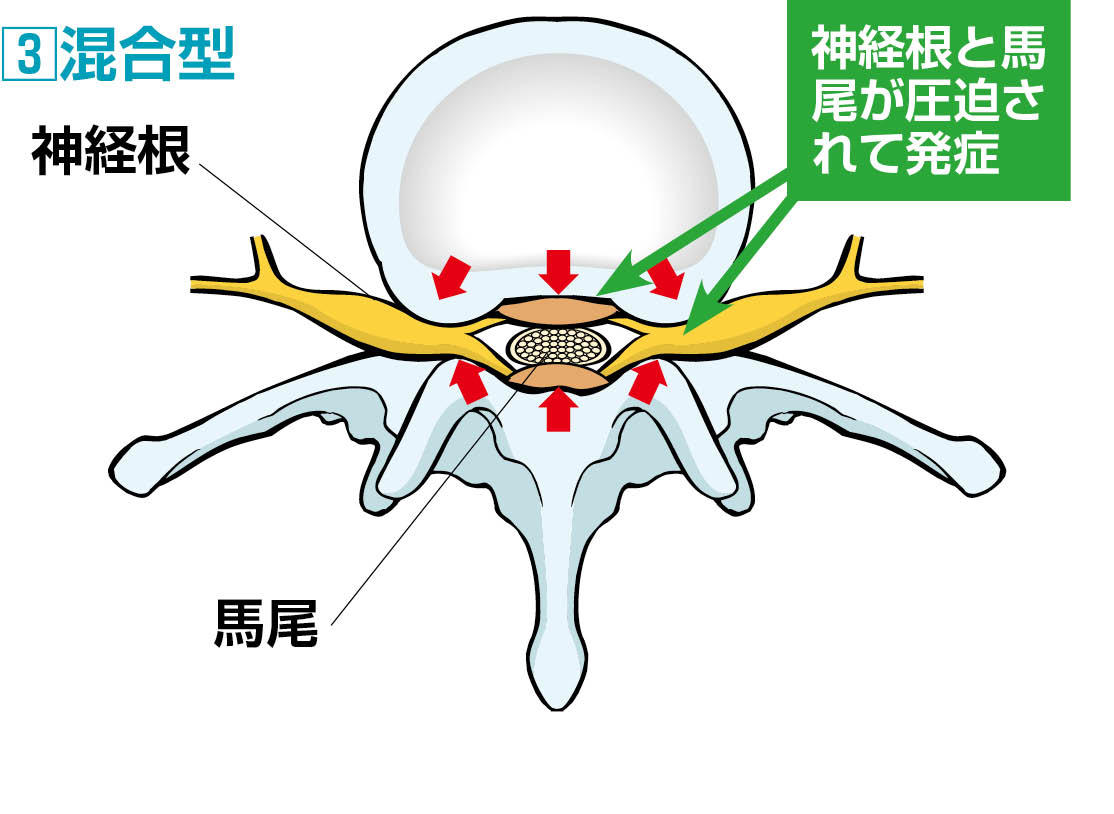
症状としては、腰から足にかけての坐骨神経痛(痛み・しびれ)や間欠性跛行(こま切れにしか歩けなくなる症状)に加えて、お尻から足裏にかけて痛みやしびれとともに異常感覚が現われます。
具体的には、冷感・灼熱感・足底がジリジリする・足底の皮膚が厚くなった気がするなどです。このような異常感覚は、専門的には「センソリー・マーチの症状」と呼ばれています。
さらに重症化すると、排尿・排便障害まで現れてきます。 具体的な排尿・排便障害の症状は、尿が最後まで出きらない、尿意が頻繁になる、尿意がはっきりしない、排便後にお尻をふいたのにその感覚がないなどです。
また、歩行時に尿や便がもれ出てくることもあり、そのほか、股間のほてりなども起こってきます。重症化しやすく、手術を選択する人も少なくありません。詳しくは下記の記事でどうぞ。
脊柱管狭窄症の特徴的な症状「間欠性跛行(かんけつせいはこう) 」とは?
「間欠性跛行」とは、歩行中に腰から足にかけてしびれや鋭い痛み、締めつけられるような痛みが生じて一時的にそれ以上歩けなくなる歩行障害のことです。少し休めば再び歩けるものの、しばらく歩くとまたしびれや痛みが生じて、こま切れにしか歩けなくなります。
間欠性跛行には、脊柱管狭窄症による神経性のものと、閉塞性動脈硬化症による血管性のものがあります。腰部脊柱管狭窄症(以下、脊柱管狭窄症)と、腰痛を招くほかの病気との最大の違いは、この「間欠性跛行」があるかないかです。腰痛や坐骨神経痛とともに間欠性跛行が現れたら、まっ先に脊柱管狭窄症を疑うべきでしょう。
間欠性跛行について、詳しくは下記の記事をご覧ください。
脊柱管狭窄症には3つのタイプがあり、それぞれ症状が違う
脊柱管狭窄症は、神経が圧迫される部位によって、①神経根型、②馬尾型、③混合型の3タイプに分かれます。 清水伸一医師によれば、最も多い神経根型は保存療法(手術以外の治療法)でも治りがよく、馬尾型や混合型では手術を選ぶ人が多いことがわかりました。馬尾型や混合型に特有の異常感覚(足裏のジリジリ感や肛門のしびれなど)や排尿・排便障害は、保存療法だけでは改善が難しいためと考えられます。
ひと言で脊柱管狭窄症といっても、タイプごとに、患者さんの傾向や現われる症状、発症後の経過がずいぶん違うのです。
神経根型の症状
神経根とは脊髄の末端にある馬尾から左右に枝分かれした神経の根もとのことで、主に足の感覚や運動をつかさどっています。
この神経根が脊柱管の狭窄によって圧迫された病型(タイプ)を、神経根型といいます。

神経根は背骨の左側と右側にひとつずつありますが、その両方が一度に圧迫されることは稀です。通常、左右どちらかの神経根が障害を受け、症状も左足か右足のどちらか一方だけに現れます。これを専門的には「片側性」といいます。
神経根型で特徴的な症状は、長時間立ちつづけたり歩いたりしたときに、神経根が圧迫された側の腰からお尻、太もも、ふくらはぎ、すね、足裏にかけて坐骨神経痛(強い痛みとしびれ)が現れることです。
さらに、間欠性跛行(こま切れにしか歩けなくなる症状)が起こって、歩ける距離が短くなってきます。
詳しくは以下をご覧ください。
馬尾型の症状
馬尾型とは、脊髄の末端にある馬尾という神経の束が圧迫されて発症するタイプのこと。

神経根型は、左右どちらか一方の足に症状が現われる片側性であるのに対し、馬尾型は両足に症状が現れる両側性です。
馬尾が圧迫されると、両足のしびれや痛み、さまざまな異常感覚、間欠性跛行(こま切れにしか歩けなくなる症状)が頻繁に生じます。
馬尾型の場合、痛みはさほど強くないのですが、深刻なのは、お尻まわりの症状が多発することでしょう。下半身に異様な違和感が次々と場所を変えて現れるのです。
例えば、左右両側のお尻や、お尻から足にかけて、広範囲にしびれやマヒが現れます。そのほか、お尻まわりの冷感や灼熱感、足の裏のジリジリ感、脱力などが生じてくるのです。
詳しくは、以下をご覧ください。
混合型の症状
腰部脊柱管狭窄症で最もやっかいなタイプが、神経根型と馬尾型が合併した「混合型」です。

症状としては、腰から足にかけての坐骨神経痛(痛み・しびれ)や間欠性跛行(こま切れにしか歩けなくなる症状)に加えて、お尻から足裏にかけて痛みやしびれとともに異常感覚が現われます。
具体的には、冷感・灼熱感・足底がジリジリする・足底の皮膚が厚くなった気がするなどです。このような異常感覚は、専門的には「センソリー・マーチの症状」と呼ばれています。
さらに重症化すると、排尿・排便障害まで現れてきます。 具体的な排尿・排便障害の症状は、尿が最後まで出きらない、尿意が頻繁になる、尿意がはっきりしない、排便後にお尻をふいたのにその感覚がないなどです。
また、歩行時に尿や便がもれ出てくることもあり、そのほか、股間のほてりなども起こってきます。重症化しやすく、手術を選択する人も少なくありません。詳しくは下記の記事でどうぞ。
脊柱管狭窄症の特徴的な症状「間欠性跛行(かんけつせいはこう) 」とは?
「間欠性跛行」とは、歩行中に腰から足にかけてしびれや鋭い痛み、締めつけられるような痛みが生じて一時的にそれ以上歩けなくなる歩行障害のことです。少し休めば再び歩けるものの、しばらく歩くとまたしびれや痛みが生じて、こま切れにしか歩けなくなります。
間欠性跛行には、脊柱管狭窄症による神経性のものと、閉塞性動脈硬化症による血管性のものがあります。腰部脊柱管狭窄症(以下、脊柱管狭窄症)と、腰痛を招くほかの病気との最大の違いは、この「間欠性跛行」があるかないかです。腰痛や坐骨神経痛とともに間欠性跛行が現れたら、まっ先に脊柱管狭窄症を疑うべきでしょう。
間欠性跛行について、詳しくは下記の記事をご覧ください。
脊柱管狭窄症の診断方法(セルフチェックシート&医師の診断プロセス)
さて、3つのタイプがわかったら、果たして自分はどのタイプなのか、知りたくなります。医師は、問診や視診、触診、運動機能検査、画像検査などの結果をもとにタイプを判定していますが、実は、患者さん自身でも日々の症状から自分はどのタイプかをある程度推測できます。
脊柱管狭窄症ひろばでは、セルフチェックシートを公開しています。ぜひ、活用してください。
狭窄症のタイプ自己チェック表
【手順1】設問に◯✕で答える
Q1.60歳以上である
採点:◯=AとBに+1点/✕=カウントなし
Q2.腰の痛みが特につらい
採点:◯=Cに+2点/✕=Aに+1点
Q3.お尻や太ももからふくらはぎにかけての「痛み」が特につらい
採点:◯=AとBに+2点/✕=カウントなし
Q4.お尻や太ももからふくらはぎにかけての「しびれ」が特につらい
採点:◯=Bに+2点/✕=Cに+1点
Q5.症状はしばらく歩くと強くなり、前かがみで休むとらくになる
採点:◯=AとBに+2点/✕=カウントなし
Q6.しばらく立っているだけでもしびれや痛みが現れる
採点:◯=AとBに+2点/✕=Cに1点
Q7.しびれや痛みは左右両側にある(片側だけなら✕)
採点:◯=Bに+2点/✕=AとCに+1点
Q8.両足の裏にしびれがある
採点:◯=Bに+2点/✕=AとCに+1点
Q9.股間やお尻(肛門)のまわりに違和感やしびれがある
採点:◯=Bに+2点/✕=Cに+1点
Q10.排尿や排便に支障がある
採点:◯=Bに+2点/✕=Cに+1点
【手順2】集計する(◯✕の採点に応じて、A、B、Cそれぞれの点数を出す)
A.( )点
B.( )点
C.( )点
【手順3】判定する
Aの点数が6点以上→神経根型の疑い 8点以上→神経根型の可能性大
Bの点数が10点以上→馬尾型の疑い 12点以上→馬尾型の可能性大
Aが6点以上かつBが10点以上→混合型の疑い
Aの点数が8点以上かつBが12点以上→混合型の可能性大
Cの点数が6点以上→椎間板ヘルニアなど他の病気の疑い 8点以上→他の病気の可能性大
また、 自己診断チェック表はあくまで目安です。確定診断は、医師の診察を受けてください。脊柱管狭窄症の診断は、問診、触診、視診によって行われます。
セルフチェックと医師の診断はこちらをどうぞ。上記自己診断シートのダウンロードもできます。
さて、3つのタイプがわかったら、果たして自分はどのタイプなのか、知りたくなります。医師は、問診や視診、触診、運動機能検査、画像検査などの結果をもとにタイプを判定していますが、実は、患者さん自身でも日々の症状から自分はどのタイプかをある程度推測できます。
脊柱管狭窄症ひろばでは、セルフチェックシートを公開しています。ぜひ、活用してください。
狭窄症のタイプ自己チェック表
【手順1】設問に◯✕で答える
Q1.60歳以上である
採点:◯=AとBに+1点/✕=カウントなし
Q2.腰の痛みが特につらい
採点:◯=Cに+2点/✕=Aに+1点
Q3.お尻や太ももからふくらはぎにかけての「痛み」が特につらい
採点:◯=AとBに+2点/✕=カウントなし
Q4.お尻や太ももからふくらはぎにかけての「しびれ」が特につらい
採点:◯=Bに+2点/✕=Cに+1点
Q5.症状はしばらく歩くと強くなり、前かがみで休むとらくになる
採点:◯=AとBに+2点/✕=カウントなし
Q6.しばらく立っているだけでもしびれや痛みが現れる
採点:◯=AとBに+2点/✕=Cに1点
Q7.しびれや痛みは左右両側にある(片側だけなら✕)
採点:◯=Bに+2点/✕=AとCに+1点
Q8.両足の裏にしびれがある
採点:◯=Bに+2点/✕=AとCに+1点
Q9.股間やお尻(肛門)のまわりに違和感やしびれがある
採点:◯=Bに+2点/✕=Cに+1点
Q10.排尿や排便に支障がある
採点:◯=Bに+2点/✕=Cに+1点
【手順2】集計する(◯✕の採点に応じて、A、B、Cそれぞれの点数を出す)
A.( )点
B.( )点
C.( )点
【手順3】判定する
Aの点数が6点以上→神経根型の疑い 8点以上→神経根型の可能性大
Bの点数が10点以上→馬尾型の疑い 12点以上→馬尾型の可能性大
Aが6点以上かつBが10点以上→混合型の疑い
Aの点数が8点以上かつBが12点以上→混合型の可能性大
Cの点数が6点以上→椎間板ヘルニアなど他の病気の疑い 8点以上→他の病気の可能性大
また、 自己診断チェック表はあくまで目安です。確定診断は、医師の診察を受けてください。脊柱管狭窄症の診断は、問診、触診、視診によって行われます。
セルフチェックと医師の診断はこちらをどうぞ。上記自己診断シートのダウンロードもできます。
脊柱管狭窄症はなぜ起こる? 原因と対策
痛みの直接の原因は脊柱管が狭くなり、神経が圧迫されること
脊柱管狭窄症の原因は、 脊柱管という神経の通り道が、なんらかの要因で狭窄してしまうこと、と考えられています。脊柱管が狭くなると、そこを通る神経が物理的な圧迫を受け、足腰の痛みやしびれが生じてしまうのです(銅冶英雄医師)。
しかし、ひと口に「脊柱管の狭窄」といっても、狭窄を招く可能性のある要因としては、6つのことが考えられ、それぞれが単一でなく複雑に絡み合って脊柱管を狭窄させている場合がほとんどなので、非常にやっかいです。詳しくは次の記事で。
患者が増えている原因は生活習慣の問題
このように、難治型腰痛とでもいうべき脊柱管狭窄症ですが、近年、増加の一途をたどっている理由として、次の要因が考えられます。
①日本人の高齢化
②MRI(磁気共鳴断層撮影)など検査技術の発達による発見率の向上
③車や家電機器、コンピュータの普及による運動量の低下(肥満)、また座り姿勢の長時間化(悪い姿勢)
これらの中でも③は、私たちの生活習慣が深くかかわり、脊柱管狭窄症を重症化させている最大原因といえるでしょう。
脊柱管狭窄症が発病する以前には、必ずといっていいほど、その前駆症状が現れます。このときに生活習慣の問題点を見直すことと、病医院で適切な腰痛治療を受けることが脊柱管狭窄症の進行を左右します。
痛みの直接の原因は脊柱管が狭くなり、神経が圧迫されること
脊柱管狭窄症の原因は、 脊柱管という神経の通り道が、なんらかの要因で狭窄してしまうこと、と考えられています。脊柱管が狭くなると、そこを通る神経が物理的な圧迫を受け、足腰の痛みやしびれが生じてしまうのです(銅冶英雄医師)。
しかし、ひと口に「脊柱管の狭窄」といっても、狭窄を招く可能性のある要因としては、6つのことが考えられ、それぞれが単一でなく複雑に絡み合って脊柱管を狭窄させている場合がほとんどなので、非常にやっかいです。詳しくは次の記事で。
患者が増えている原因は生活習慣の問題
このように、難治型腰痛とでもいうべき脊柱管狭窄症ですが、近年、増加の一途をたどっている理由として、次の要因が考えられます。
①日本人の高齢化
②MRI(磁気共鳴断層撮影)など検査技術の発達による発見率の向上
③車や家電機器、コンピュータの普及による運動量の低下(肥満)、また座り姿勢の長時間化(悪い姿勢)
これらの中でも③は、私たちの生活習慣が深くかかわり、脊柱管狭窄症を重症化させている最大原因といえるでしょう。
脊柱管狭窄症が発病する以前には、必ずといっていいほど、その前駆症状が現れます。このときに生活習慣の問題点を見直すことと、病医院で適切な腰痛治療を受けることが脊柱管狭窄症の進行を左右します。
狭窄症の大きな原因「姿勢」とその改善策
脊柱管狭窄症は全身病。原因は腰だけではない
健康情報誌「わかさ」で多くの特集を監修する清水伸一医師は、脊柱管狭窄症に悩むさまざまな患者さんの検査結果を考察したり、患者さんへの聞き取り調査を行っています。その結果、脊柱管狭窄症は腰の異変だけでなく首や胸椎(背骨の胸の部分)、足といった四つの部位の異変がかかわる、いわば「全身病」であることに気づいたそうです。
つまり、腰の病変だけに注目するのではなく、首や胸椎、足に起こった異変も同時に正すことが、脊柱管狭窄症を改善に導くうえで非常に重要であるというわけです。
私たちの体を支える背骨は、横から見るとゆるやかにS字の弯曲を描いています。ところが、脊柱管狭窄症に陥っている人では、背骨を守るのに重要なS字カーブのくずれている人が非常に多く見られます。
具体的には、前弯していなければいけない頸椎は、ゆるやかなカーブが失われてまっすぐな状態になります。こうした状態は「まっすぐ頸椎(ストレートネック)」と呼ばれています。また、胸椎では後弯がさらにひどくなる「曲がり胸椎(ネコ背)」の状態に陥ります。さらに、腰椎では頸椎と同様に前弯が失われてそのまま硬直してしまう「腰椎の硬直(腰曲がり)」が起こります。
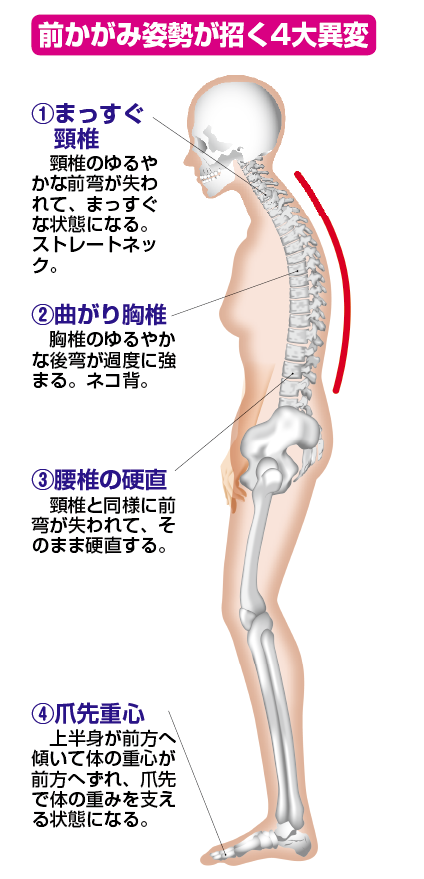
背骨のカーブが崩れる大きな原因は前かがみ姿勢
では、なぜ背骨のS字カーブがくずれてしまうのでしょうか。
これには、加齢による筋肉や骨の衰えも大きく関係していますが、特に脊柱管狭窄症の患者さんに関していえば、前かがみ姿勢を頻繁に取ることが元凶になっているといえます。
脊柱管狭窄症の患者さんには、日ごろから前かがみ姿勢を取るのが習慣になっている人が数多く見受けられます。
前かがみ姿勢を取ると、狭まった脊柱管が広がって神経への圧迫が弱まるため、足腰の痛みやしびれなどの症状が緩和されます。そのため、整形外科医の中にも、日常生活でなるべく前かがみ姿勢を取るように患者さんにすすめる医師が数多くいます。
ただ、前かがみ姿勢は背中や腰を丸める、いわゆる悪い姿勢でもあります。そのため、いくららくだからといって頻繁に前かがみ姿勢を取りつづけていると背骨のS字カーブがくずれてしまい、脊柱管狭窄症の悪化を招くというわけです。
さらに、前かがみ姿勢は足の異変も招きます。
前かがみ姿勢に陥ると、上半身が前に傾いて体の重心が前方へずれます。
すると、本来は足の爪先とかかとで体重を支えなければいけないところが、爪先だけで体重を支える「爪先重心」の状態になります。爪先重心に陥ると、前かがみ姿勢が強まり、脊柱管狭窄症も悪化しやすくなります。
簡単! 首、胸、腰、足の異変を正す4つの方法
清水伸一医師は、簡単な体操や動作で、脊柱管狭窄症につながる体の異変を解消する方法を紹介しています。
たとえば、「水平あご引き」を続けて行うと、首の前弯(まっすぐ頸椎でない、正常な頸椎は前に弯曲している)が戻ることがわかります。
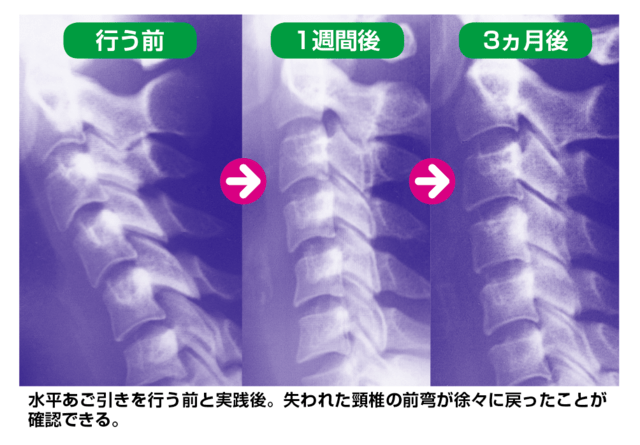 詳しくはこちらをどうぞ。
詳しくはこちらをどうぞ。
脊柱管狭窄症は全身病。原因は腰だけではない
健康情報誌「わかさ」で多くの特集を監修する清水伸一医師は、脊柱管狭窄症に悩むさまざまな患者さんの検査結果を考察したり、患者さんへの聞き取り調査を行っています。その結果、脊柱管狭窄症は腰の異変だけでなく首や胸椎(背骨の胸の部分)、足といった四つの部位の異変がかかわる、いわば「全身病」であることに気づいたそうです。
つまり、腰の病変だけに注目するのではなく、首や胸椎、足に起こった異変も同時に正すことが、脊柱管狭窄症を改善に導くうえで非常に重要であるというわけです。
私たちの体を支える背骨は、横から見るとゆるやかにS字の弯曲を描いています。ところが、脊柱管狭窄症に陥っている人では、背骨を守るのに重要なS字カーブのくずれている人が非常に多く見られます。
具体的には、前弯していなければいけない頸椎は、ゆるやかなカーブが失われてまっすぐな状態になります。こうした状態は「まっすぐ頸椎(ストレートネック)」と呼ばれています。また、胸椎では後弯がさらにひどくなる「曲がり胸椎(ネコ背)」の状態に陥ります。さらに、腰椎では頸椎と同様に前弯が失われてそのまま硬直してしまう「腰椎の硬直(腰曲がり)」が起こります。

背骨のカーブが崩れる大きな原因は前かがみ姿勢
では、なぜ背骨のS字カーブがくずれてしまうのでしょうか。
これには、加齢による筋肉や骨の衰えも大きく関係していますが、特に脊柱管狭窄症の患者さんに関していえば、前かがみ姿勢を頻繁に取ることが元凶になっているといえます。
脊柱管狭窄症の患者さんには、日ごろから前かがみ姿勢を取るのが習慣になっている人が数多く見受けられます。
前かがみ姿勢を取ると、狭まった脊柱管が広がって神経への圧迫が弱まるため、足腰の痛みやしびれなどの症状が緩和されます。そのため、整形外科医の中にも、日常生活でなるべく前かがみ姿勢を取るように患者さんにすすめる医師が数多くいます。
ただ、前かがみ姿勢は背中や腰を丸める、いわゆる悪い姿勢でもあります。そのため、いくららくだからといって頻繁に前かがみ姿勢を取りつづけていると背骨のS字カーブがくずれてしまい、脊柱管狭窄症の悪化を招くというわけです。
さらに、前かがみ姿勢は足の異変も招きます。
前かがみ姿勢に陥ると、上半身が前に傾いて体の重心が前方へずれます。
すると、本来は足の爪先とかかとで体重を支えなければいけないところが、爪先だけで体重を支える「爪先重心」の状態になります。爪先重心に陥ると、前かがみ姿勢が強まり、脊柱管狭窄症も悪化しやすくなります。
簡単! 首、胸、腰、足の異変を正す4つの方法
清水伸一医師は、簡単な体操や動作で、脊柱管狭窄症につながる体の異変を解消する方法を紹介しています。
たとえば、「水平あご引き」を続けて行うと、首の前弯(まっすぐ頸椎でない、正常な頸椎は前に弯曲している)が戻ることがわかります。 詳しくはこちらをどうぞ。
詳しくはこちらをどうぞ。
脊柱管狭窄症10の治療法
脊柱管狭窄症は、できるだけ早い段階で整形外科を受診し、適切な治療やアドバイスを受けて改善を図ることがとても大切です。標準的な治療法と、それで症状が改善しない場合に一定の成果が見込める治療法を、脊柱管狭窄症ひろばで清水伸一医師が紹介しています。
1.薬物療法
主に用いられているのは、患部の血流を促して痛みやしびれを和らげる血管拡張薬や、痛み止めの非ステロイド系消炎鎮痛薬(NASAIDs)、障害された神経の修復を促すビタミンB12製剤です。また、最近では痛みが強い患者さんには、末梢神経障害改善薬のプレガバリンという新しい薬も用いられるようになっています。
2.装具療法
軟性コルセットを腰に着けて腰椎(背骨の腰の部分)を狭窄が軽減する位置に安定させます。
3.温熱療法/4.通電療法
ホットパックや温湿布などを用いて患部を温め、血流の改善を促して痛みを和らげます。
通電療法は、専用の治療器を用いて電気を通し、筋肉の硬直をほぐしたり血流を促したりして、痛みを緩和する治療です。
5.牽引療法
牽引療法は、専用の装置を用いて腰を引っぱり、椎間板にかかる負担を和らげたり、筋肉の緊張をゆるめたり、神経の圧迫を軽減したりする治療です。ただし、牽引療法は現在、脊柱管狭窄症に対しての効果を疑問視する声も多く、あまり用いられなくなっています。
6.運動療法
患者さんみずからが積極的に体を動かして、関節や靱帯(骨と骨をつなぐ丈夫な線維組織)、筋肉を柔軟にしたり強化したりすることで、病状の改善を図ります。運動療法は、ときにほかの治療法をはるかにしのぐ効果の得られることが少なくありません。
7.神経ブロック療法
ここまでの治療法で症状が改善しない場合は、次の手段として神経ブロック療法を行います。神経ブロック療法とは、局所麻酔薬を注射して神経を一時的にマヒさせ、脳に送られる痛みの信号を遮断する治療法です。
8.プラセンタ療法
人間の胎盤から抽出したプラセンタエキスを皮下や筋肉に注射したり、ブタ由来のプラセンタエキスのサプリメント(栄養補助食品)をとったりして、足腰の痛みやしびれを改善する治療法です。プラセンタエキスには、衰えた神経や軟骨を修復する効果があると考えられています。
9.AKA-博田法
骨盤の中央にある仙腸関節(仙骨と腸骨をつなぐ関節)に起こった機能障害を足腰の痛みやしびれの原因と考え、それを正す、医師による手技療法です。治療を希望する人は、日本AKA-博田法医学会に所属する専門医や指導医に相談してください。
AKA-博田法について、詳しくは下記の記事で紹介しています。
10.手術(開窓術/拡大除圧椎弓形成術)
上記の保存療法(手術以外の療法)を3~6カ月続けても症状が改善せず、生活に不便がある場合は、手術を選択肢に入れたほうがいいかもしれません。 脊柱管狭窄症の手術の目的は、狭くなった脊柱管を広げて神経の圧迫を取り除くことです。最近の手術法として主流になっているのは、「開窓術(部分椎弓切除術)」と「拡大除圧椎弓形成術」の2種類です。
上記10の治療法は、以下の記事でさらに詳しく紹介しています。
脊柱管狭窄症は、できるだけ早い段階で整形外科を受診し、適切な治療やアドバイスを受けて改善を図ることがとても大切です。標準的な治療法と、それで症状が改善しない場合に一定の成果が見込める治療法を、脊柱管狭窄症ひろばで清水伸一医師が紹介しています。
1.薬物療法
主に用いられているのは、患部の血流を促して痛みやしびれを和らげる血管拡張薬や、痛み止めの非ステロイド系消炎鎮痛薬(NASAIDs)、障害された神経の修復を促すビタミンB12製剤です。また、最近では痛みが強い患者さんには、末梢神経障害改善薬のプレガバリンという新しい薬も用いられるようになっています。
2.装具療法
軟性コルセットを腰に着けて腰椎(背骨の腰の部分)を狭窄が軽減する位置に安定させます。
3.温熱療法/4.通電療法
ホットパックや温湿布などを用いて患部を温め、血流の改善を促して痛みを和らげます。
通電療法は、専用の治療器を用いて電気を通し、筋肉の硬直をほぐしたり血流を促したりして、痛みを緩和する治療です。
5.牽引療法
牽引療法は、専用の装置を用いて腰を引っぱり、椎間板にかかる負担を和らげたり、筋肉の緊張をゆるめたり、神経の圧迫を軽減したりする治療です。ただし、牽引療法は現在、脊柱管狭窄症に対しての効果を疑問視する声も多く、あまり用いられなくなっています。
6.運動療法
患者さんみずからが積極的に体を動かして、関節や靱帯(骨と骨をつなぐ丈夫な線維組織)、筋肉を柔軟にしたり強化したりすることで、病状の改善を図ります。運動療法は、ときにほかの治療法をはるかにしのぐ効果の得られることが少なくありません。
7.神経ブロック療法
ここまでの治療法で症状が改善しない場合は、次の手段として神経ブロック療法を行います。神経ブロック療法とは、局所麻酔薬を注射して神経を一時的にマヒさせ、脳に送られる痛みの信号を遮断する治療法です。
8.プラセンタ療法
人間の胎盤から抽出したプラセンタエキスを皮下や筋肉に注射したり、ブタ由来のプラセンタエキスのサプリメント(栄養補助食品)をとったりして、足腰の痛みやしびれを改善する治療法です。プラセンタエキスには、衰えた神経や軟骨を修復する効果があると考えられています。
9.AKA-博田法
骨盤の中央にある仙腸関節(仙骨と腸骨をつなぐ関節)に起こった機能障害を足腰の痛みやしびれの原因と考え、それを正す、医師による手技療法です。治療を希望する人は、日本AKA-博田法医学会に所属する専門医や指導医に相談してください。
AKA-博田法について、詳しくは下記の記事で紹介しています。
10.手術(開窓術/拡大除圧椎弓形成術)
上記の保存療法(手術以外の療法)を3~6カ月続けても症状が改善せず、生活に不便がある場合は、手術を選択肢に入れたほうがいいかもしれません。 脊柱管狭窄症の手術の目的は、狭くなった脊柱管を広げて神経の圧迫を取り除くことです。最近の手術法として主流になっているのは、「開窓術(部分椎弓切除術)」と「拡大除圧椎弓形成術」の2種類です。
上記10の治療法は、以下の記事でさらに詳しく紹介しています。
脊柱管狭窄症の手術
手術を選択するのはこんなとき
腰部脊柱管狭窄症の患者は約70%の人が、手術以外の保存療法で症状が改善します。日本赤十字医療センター 副院長・整形外科センター長の久野木順一先生は、脊柱管狭窄症の手術を検討するケースとして次の4項目を挙げています。
- 強いマヒや膀胱・直腸の障害(失禁など)がある
- 強い痛みやしびれのために日常生活にも支障をきたす
- 短時間しか歩けない
- 保存療法で約6カ月たっても症状に変化がない、または悪化する
「除圧術」と「固定術」の2種類が主流
脊柱管が狭くなって神経を圧迫している部分を一部切り取り、脊柱管を広げるのが除圧術。神経の圧迫を取り除き、痛みやしびれなどの症状を軽減させるのが目的です。
除圧術にはいくつかの術式があります。久野木先生は次のように分類し、詳しく解説しています。
除圧で神経への圧迫を取り除いたのち、金属のボルトなどで椎間を固定するのが固定術。椎間板(椎骨と椎骨の間でクッションの役割をする軟骨)や黄色靱帯が衰え、背骨がグラグラと不安定な状態のときに行います。
脊柱管狭窄症の手術選びチャート
では、自分はどの手術を選べばよいのか?次の図は、久野木先生が考案した手術選びのチャートです。 もちろん、実際に手術を選択する際は、主治医と相談して決めます。目安のひとつとして、活用してください。
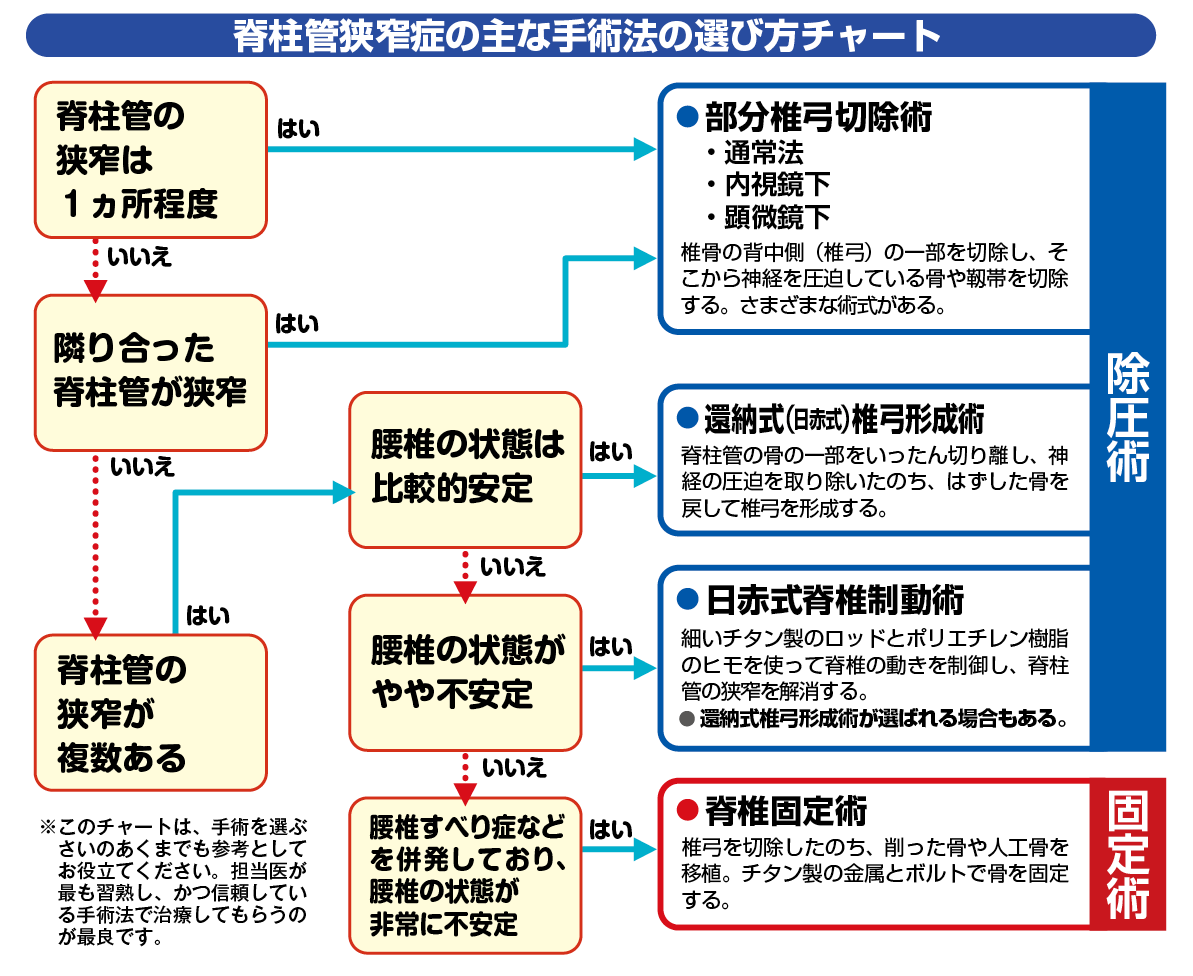
もちろん、実際に手術を選択する際は、主治医と相談して決めます。目安のひとつとして、活用してください。 詳しくは下記の記事をご覧ください
手術を選択するのはこんなとき
腰部脊柱管狭窄症の患者は約70%の人が、手術以外の保存療法で症状が改善します。日本赤十字医療センター 副院長・整形外科センター長の久野木順一先生は、脊柱管狭窄症の手術を検討するケースとして次の4項目を挙げています。
- 強いマヒや膀胱・直腸の障害(失禁など)がある
- 強い痛みやしびれのために日常生活にも支障をきたす
- 短時間しか歩けない
- 保存療法で約6カ月たっても症状に変化がない、または悪化する
「除圧術」と「固定術」の2種類が主流
脊柱管が狭くなって神経を圧迫している部分を一部切り取り、脊柱管を広げるのが除圧術。神経の圧迫を取り除き、痛みやしびれなどの症状を軽減させるのが目的です。
除圧術にはいくつかの術式があります。久野木先生は次のように分類し、詳しく解説しています。
除圧で神経への圧迫を取り除いたのち、金属のボルトなどで椎間を固定するのが固定術。椎間板(椎骨と椎骨の間でクッションの役割をする軟骨)や黄色靱帯が衰え、背骨がグラグラと不安定な状態のときに行います。
脊柱管狭窄症の手術選びチャート
では、自分はどの手術を選べばよいのか?次の図は、久野木先生が考案した手術選びのチャートです。 もちろん、実際に手術を選択する際は、主治医と相談して決めます。目安のひとつとして、活用してください。

もちろん、実際に手術を選択する際は、主治医と相談して決めます。目安のひとつとして、活用してください。 詳しくは下記の記事をご覧ください
名医が考案した脊柱管狭窄症のリハビリ、運動療法
下のグラフは、健康情報誌「わかさ」が、読者を対象に実施した2015年のアンケートです。 読者のみなさんが脊柱管狭窄症への効果を感じた治療法を聞いています。
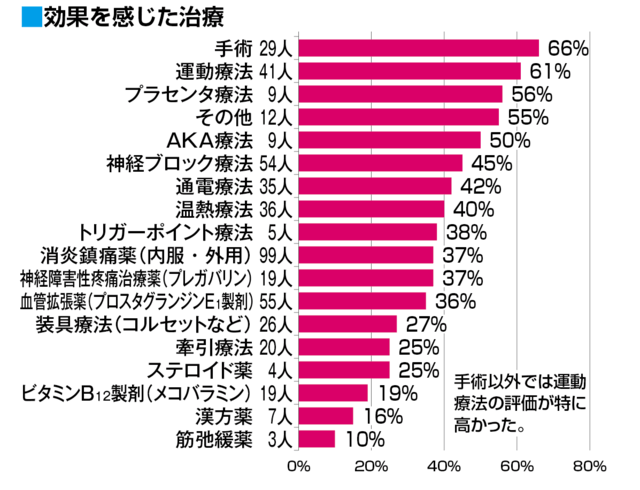
手術を受けた人のうち66%が、手術で効果があったと答えています。手術以外の治療法である保存療法で第1位になったのは、驚くべきことに運動療法でした。
本サイトでは、脊柱管狭窄症を根本から改善する体操やリハビリの方法を、続々アップしていきます。メディアでも活躍する名医たちが、さまざまな方法を考案しています。
脊柱管狭窄症の体操「8の字スクリュー」で深層筋(インナーマッスル)を鍛え体幹バランス強化
腰痛の患者さんの多くは、「腰痛を緩和させるために、腹筋と背筋を鍛えることが大事」などと、指導された経験があると思います。
しかし、腹筋と背筋が発達したスポーツ選手や体を使う仕事をする人にも、脊柱管狭窄症は発生します。腹筋と背筋のトレーニングに励んだことで、腰痛をかえって悪化させてしまうケースも少なくありません。
腰椎の負担を分散させるなら、腹筋と背筋だけではなく、「体幹」に注目する必要があります。
体幹を支える深層筋(インナーマッスル)を鍛えれば、背骨という柱をしっかりと支え、土台を安定させる効果が得られ、病状の悪化防止や改善につながります。しかし、腹筋と背筋は浅層筋(アウターマッスル)で、曲げる・伸ばす・力を加えるといった働きを得意としています。そのため、いくら腹筋と背筋を鍛えても、背骨のS字カーブを保持するのにはあまり役に立たず、腰痛の改善にはつながらなかったわけです。
深層筋を無理なく鍛えることができる8の字スクリュー。詳しい手順はこちらで。
重度の脊柱管狭窄症でもできる「ネコ伸び体操」で体幹筋・歩行力をアップ
脊柱管狭窄症の予防・改善には、「8の字スクリュー」など運動療法が効果的で、痛みやしびれ、間欠性跛行などの狭窄症のつらい症状の緩和も期待できます。
ですが、足腰の弱った高齢者や、しびれが強くて5分間立っているのもつらいという人は、立って行う体操は困難かもしれません。そうした人には、腰の安定性を高めるために「ネコ伸び体操」をおすすめします。
片足を上げるなどして、深層筋をさらに鍛える応用編もあります。詳しくは、下の記事を参照してください。
新しい発想で脊柱管狭窄症を改善する「痛みナビ体操」
「脊柱管狭窄症の原因はブラックボックスだ」というのはお茶の水整形外科の銅冶英雄先生。実態の解明が難しい脊柱管狭窄症の症状に対して、銅冶先生は、痛みの種類によって症状を判定し、適した体操を行う「痛みナビ体操」を考案しました。
痛みナビ体操では、まず①前屈運動②後屈運動③側方運動の3種類の運動を行います。痛みによって脊柱管狭窄症のタイプを3つに分類。それによって、改善体操が明らかになります。
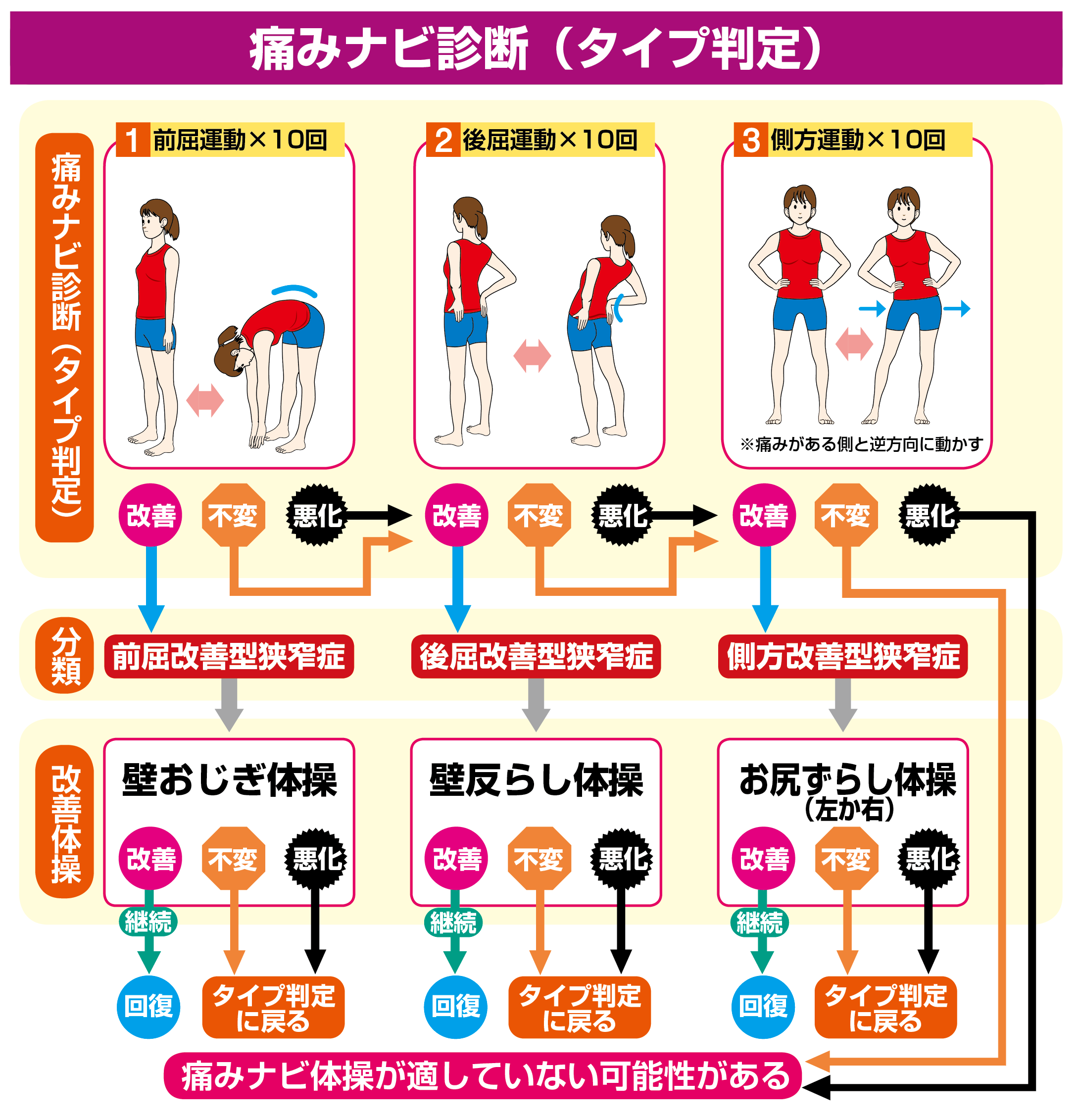 改善体操をしても痛みが運動前と変わらなかったり、悪化した人は、運動を変えるか、別の方法を検討します。
改善体操をしても痛みが運動前と変わらなかったり、悪化した人は、運動を変えるか、別の方法を検討します。
それぞれの脊柱管狭窄症のタイプと、改善体操について詳しくは下記をご覧ください。
痛みの元になる筋肉をやわらげる「トリガーポイント療法」
脊柱管狭窄症の手術を受けても症状が改善しない、症状が消えても再発する、といった場合は「トリガーポイント」が痛みやしびれを引き起こしているかもしれません。トリガーポイントとは、筋肉の痛みの発生源とも言うべき硬いしこりと、くつぬぎ手技治療院院長の沓脱正計先生は解説します。
ふつう、筋肉は硬直ししてもしばらくすると自然に元の状態に戻ります。しかし、何かのきっかけで硬直がとけないことがあります。筋肉の負担が続くと、押すと痛む硬いしこりがうまれ、中には別の場所に痛みが広がることがあります。これがトリガーポイントです。
腰部脊柱管狭窄症の症状を招くトリガーポイントは以下の通り。
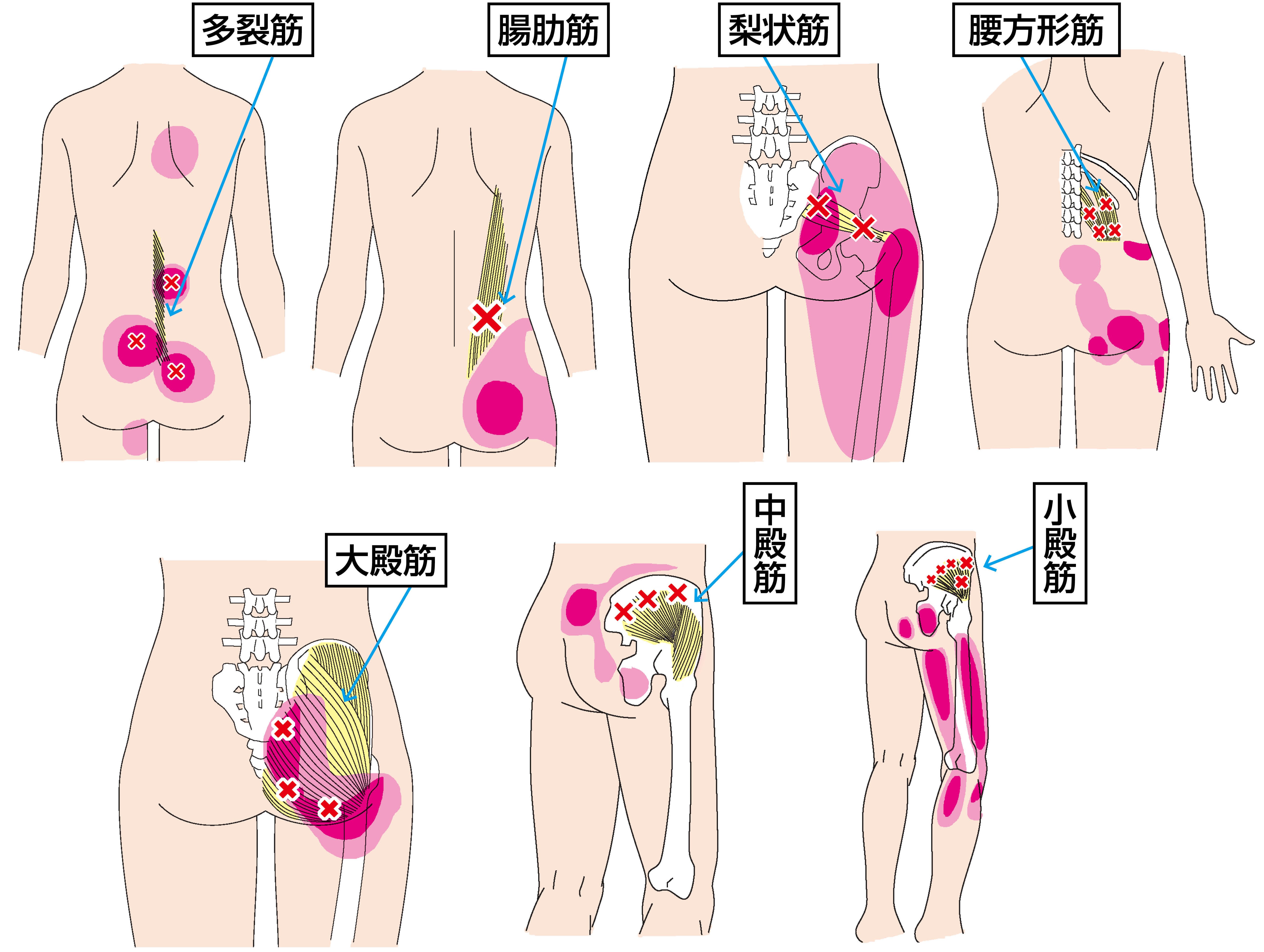
足腰の痛みやしびれの場合、トリガーポイントは主に背中や腰、お尻などの筋肉(腸肋筋・多裂筋・梨状筋など。上図を参照)にあります。
※✕印がトリガーポイントが生じやすい場所。赤い部分が痛みの広がる場所。
トリガーポイントは、放っておくと新たなトリガーポイントを生み、痛み・しびれを重症化させます。沓脱先生は背中と腰のトリガーポイントをほぐすのに「テニスボールほぐし」を推奨します。
テニスボールを使ってトリガーポイントをうまく刺激し、ほぐしていく方法です。詳しくはこちらの記事をご覧ください。
その他のリハビリ、運動療法も
そのほか、脊柱管狭窄症ひろばでは、運動療法による自力克服を推奨しています。下記のまとめ記事を、随時更新しています。
※記事の執筆ドクターが特定商品の購入等を推薦するものではありません。
下のグラフは、健康情報誌「わかさ」が、読者を対象に実施した2015年のアンケートです。 読者のみなさんが脊柱管狭窄症への効果を感じた治療法を聞いています。

手術を受けた人のうち66%が、手術で効果があったと答えています。手術以外の治療法である保存療法で第1位になったのは、驚くべきことに運動療法でした。
本サイトでは、脊柱管狭窄症を根本から改善する体操やリハビリの方法を、続々アップしていきます。メディアでも活躍する名医たちが、さまざまな方法を考案しています。
脊柱管狭窄症の体操「8の字スクリュー」で深層筋(インナーマッスル)を鍛え体幹バランス強化
腰痛の患者さんの多くは、「腰痛を緩和させるために、腹筋と背筋を鍛えることが大事」などと、指導された経験があると思います。
しかし、腹筋と背筋が発達したスポーツ選手や体を使う仕事をする人にも、脊柱管狭窄症は発生します。腹筋と背筋のトレーニングに励んだことで、腰痛をかえって悪化させてしまうケースも少なくありません。
腰椎の負担を分散させるなら、腹筋と背筋だけではなく、「体幹」に注目する必要があります。
体幹を支える深層筋(インナーマッスル)を鍛えれば、背骨という柱をしっかりと支え、土台を安定させる効果が得られ、病状の悪化防止や改善につながります。しかし、腹筋と背筋は浅層筋(アウターマッスル)で、曲げる・伸ばす・力を加えるといった働きを得意としています。そのため、いくら腹筋と背筋を鍛えても、背骨のS字カーブを保持するのにはあまり役に立たず、腰痛の改善にはつながらなかったわけです。
深層筋を無理なく鍛えることができる8の字スクリュー。詳しい手順はこちらで。
重度の脊柱管狭窄症でもできる「ネコ伸び体操」で体幹筋・歩行力をアップ
脊柱管狭窄症の予防・改善には、「8の字スクリュー」など運動療法が効果的で、痛みやしびれ、間欠性跛行などの狭窄症のつらい症状の緩和も期待できます。
ですが、足腰の弱った高齢者や、しびれが強くて5分間立っているのもつらいという人は、立って行う体操は困難かもしれません。そうした人には、腰の安定性を高めるために「ネコ伸び体操」をおすすめします。
片足を上げるなどして、深層筋をさらに鍛える応用編もあります。詳しくは、下の記事を参照してください。
新しい発想で脊柱管狭窄症を改善する「痛みナビ体操」
「脊柱管狭窄症の原因はブラックボックスだ」というのはお茶の水整形外科の銅冶英雄先生。実態の解明が難しい脊柱管狭窄症の症状に対して、銅冶先生は、痛みの種類によって症状を判定し、適した体操を行う「痛みナビ体操」を考案しました。
痛みナビ体操では、まず①前屈運動②後屈運動③側方運動の3種類の運動を行います。痛みによって脊柱管狭窄症のタイプを3つに分類。それによって、改善体操が明らかになります。
 改善体操をしても痛みが運動前と変わらなかったり、悪化した人は、運動を変えるか、別の方法を検討します。
改善体操をしても痛みが運動前と変わらなかったり、悪化した人は、運動を変えるか、別の方法を検討します。
それぞれの脊柱管狭窄症のタイプと、改善体操について詳しくは下記をご覧ください。
痛みの元になる筋肉をやわらげる「トリガーポイント療法」
脊柱管狭窄症の手術を受けても症状が改善しない、症状が消えても再発する、といった場合は「トリガーポイント」が痛みやしびれを引き起こしているかもしれません。トリガーポイントとは、筋肉の痛みの発生源とも言うべき硬いしこりと、くつぬぎ手技治療院院長の沓脱正計先生は解説します。
ふつう、筋肉は硬直ししてもしばらくすると自然に元の状態に戻ります。しかし、何かのきっかけで硬直がとけないことがあります。筋肉の負担が続くと、押すと痛む硬いしこりがうまれ、中には別の場所に痛みが広がることがあります。これがトリガーポイントです。
腰部脊柱管狭窄症の症状を招くトリガーポイントは以下の通り。

足腰の痛みやしびれの場合、トリガーポイントは主に背中や腰、お尻などの筋肉(腸肋筋・多裂筋・梨状筋など。上図を参照)にあります。
※✕印がトリガーポイントが生じやすい場所。赤い部分が痛みの広がる場所。
トリガーポイントは、放っておくと新たなトリガーポイントを生み、痛み・しびれを重症化させます。沓脱先生は背中と腰のトリガーポイントをほぐすのに「テニスボールほぐし」を推奨します。
テニスボールを使ってトリガーポイントをうまく刺激し、ほぐしていく方法です。詳しくはこちらの記事をご覧ください。
その他のリハビリ、運動療法も
そのほか、脊柱管狭窄症ひろばでは、運動療法による自力克服を推奨しています。下記のまとめ記事を、随時更新しています。
※記事の執筆ドクターが特定商品の購入等を推薦するものではありません。
脊柱管狭窄症の自力克服”前向き体験記”
脊柱管狭窄症と戦う皆さんの体験を続々更新
脊柱管狭窄症ひろばでは、病気と闘い、自ら克服した方の体験記をアップしていきます。
体験記・症例報告のカテゴリーをぜひチェックしてください。どんなプロセスで、どのように脊柱管狭窄症を乗り越えていったか、リアルな声を聴くことができます。
8の字スクリューで職場復帰した田村清江さん(仮名・56歳)
給食センターにお勤めの田村さん。腰部脊柱管狭窄症と診断され、「仕事が続けられるのか」「このまま歩けなくなるのではないか」という不安で目の前がまっ暗になったと言います。針治療、漢方治療、神経ブロック注射などを受けましたが、症状は悪化するばかりで、仕事を続けることができなくなりました。
清水伸一医師の指導のもと、田村さんが取り組んだのは、お風呂で温まっときに腰をもんで筋肉の硬直をほぐすこと、歩く前にも腰の硬直をほぐすこと、そして8の字スクリューです。
2カ月後には、腰の重い痛みが取れ、前屈や後屈が以前よりらくにできるようになりました。そして、4カ月がたつと、歩くのがらくになり、体が安定して歩行距離も延びてきました。2時間休まずに歩けたことが自信となり、職場に復帰したのです。
田村さんの詳しい体験談はこちら
100m歩けない元島弓子さん(仮名・62歳)もネコ伸び体操で改善
主婦の元島弓子さん(仮名・62歳)は、40代のころに起こったギックリ腰がきっかけで、ひどい腰痛持ちになりました。医師から腹筋と背筋を鍛える運動療法をすすめられ、毎日続けましたが、逆に腰痛が悪化してしまいました。
やがて、右下肢に激しい痛みとしびれが生じるようになり、100m歩くごとにうずくまるようになってしまったのです。
清水伸一医師のクリニックを訪ねた元島さん。清水医師は、腰痛は、まず全身の硬直を取ることが肝心であり、同時に背骨と骨盤をサポートするために体幹を鍛えることの重要性を説明しました。朝起きたときに硬直した腰を手でよくもんでほぐすこと、「ネコ伸び体操」をするように指導したのです。 当初は半信半疑だった元島さんですが、1カ月間続けると、腰・背中・お尻・太ももの裏側の痛みが一挙に和らぎ、全身がポカポカと温まるようになったといいます。以前は30分以上かかっていたスーパーへの買い物も、15分程度で行けるようになったそうです。元島さんは、「歩けることの喜びをかみしめている」と話してくれました。
元島さんのさらに詳しい体験談はこちら
・この記事はあくまで個人の感想であり、治療法やセルフケアの効果効能を保証するものではありません。
脊柱管狭窄症と戦う皆さんの体験を続々更新
脊柱管狭窄症ひろばでは、病気と闘い、自ら克服した方の体験記をアップしていきます。
体験記・症例報告のカテゴリーをぜひチェックしてください。どんなプロセスで、どのように脊柱管狭窄症を乗り越えていったか、リアルな声を聴くことができます。
8の字スクリューで職場復帰した田村清江さん(仮名・56歳)
給食センターにお勤めの田村さん。腰部脊柱管狭窄症と診断され、「仕事が続けられるのか」「このまま歩けなくなるのではないか」という不安で目の前がまっ暗になったと言います。針治療、漢方治療、神経ブロック注射などを受けましたが、症状は悪化するばかりで、仕事を続けることができなくなりました。
清水伸一医師の指導のもと、田村さんが取り組んだのは、お風呂で温まっときに腰をもんで筋肉の硬直をほぐすこと、歩く前にも腰の硬直をほぐすこと、そして8の字スクリューです。
2カ月後には、腰の重い痛みが取れ、前屈や後屈が以前よりらくにできるようになりました。そして、4カ月がたつと、歩くのがらくになり、体が安定して歩行距離も延びてきました。2時間休まずに歩けたことが自信となり、職場に復帰したのです。
田村さんの詳しい体験談はこちら
100m歩けない元島弓子さん(仮名・62歳)もネコ伸び体操で改善
主婦の元島弓子さん(仮名・62歳)は、40代のころに起こったギックリ腰がきっかけで、ひどい腰痛持ちになりました。医師から腹筋と背筋を鍛える運動療法をすすめられ、毎日続けましたが、逆に腰痛が悪化してしまいました。
やがて、右下肢に激しい痛みとしびれが生じるようになり、100m歩くごとにうずくまるようになってしまったのです。
清水伸一医師のクリニックを訪ねた元島さん。清水医師は、腰痛は、まず全身の硬直を取ることが肝心であり、同時に背骨と骨盤をサポートするために体幹を鍛えることの重要性を説明しました。朝起きたときに硬直した腰を手でよくもんでほぐすこと、「ネコ伸び体操」をするように指導したのです。 当初は半信半疑だった元島さんですが、1カ月間続けると、腰・背中・お尻・太ももの裏側の痛みが一挙に和らぎ、全身がポカポカと温まるようになったといいます。以前は30分以上かかっていたスーパーへの買い物も、15分程度で行けるようになったそうです。元島さんは、「歩けることの喜びをかみしめている」と話してくれました。
元島さんのさらに詳しい体験談はこちら
・この記事はあくまで個人の感想であり、治療法やセルフケアの効果効能を保証するものではありません。
脊柱管狭窄症の名医たち
わかさ出版では、脊柱菅狭窄症治療の最前線で活躍する名医に取材し、たくさんの雑誌・書籍を制作してきました。当サイトでも、その名医たちが執筆・監修した信頼性の高い情報を提供しています。
この記事の出典
 わかさ夢ムック1 腰と首の脊柱管狭窄症に絶対勝つ!あっと驚く自力克服道場
わかさ夢ムック1 腰と首の脊柱管狭窄症に絶対勝つ!あっと驚く自力克服道場
http://wks.jp/mook001/

わかさ夢ムック5 腰の脊柱管狭窄症が革新的自力療法[痛みナビ体操]で治った!
http://wks.jp/mook005/
わかさ夢ムック13 脊柱管狭窄症に絶対勝つ!新研究で続々わかった!あっと驚く自力克服道場パート2
http://wks.jp/mook013/
わかさ出版では、脊柱菅狭窄症治療の最前線で活躍する名医に取材し、たくさんの雑誌・書籍を制作してきました。当サイトでも、その名医たちが執筆・監修した信頼性の高い情報を提供しています。
この記事の出典
 わかさ夢ムック1 腰と首の脊柱管狭窄症に絶対勝つ!あっと驚く自力克服道場
わかさ夢ムック1 腰と首の脊柱管狭窄症に絶対勝つ!あっと驚く自力克服道場
http://wks.jp/mook001/

わかさ夢ムック5 腰の脊柱管狭窄症が革新的自力療法[痛みナビ体操]で治った!
http://wks.jp/mook005/
わかさ夢ムック13 脊柱管狭窄症に絶対勝つ!新研究で続々わかった!あっと驚く自力克服道場パート2
http://wks.jp/mook013/








![【病医院リストつき】今話題の[AKA-博田法]って何だ?医師が行う先端手技治療で脊柱管狭窄症の痛みが改善!](https://kyousaku.karadane.jp/wp-content/uploads/2019/12/d4ebb21c908e468a3a475b9793d3e543ef07677b-1.png)

![[脊柱管狭窄症の手術選び・その①]除圧術で主流の「部分椎弓切除術」はさまざまな術式が発展](https://kyousaku.karadane.jp/wp-content/uploads/2019/12/60066e041796f64ba470a163ed97e0792473289e-1.jpg)


![[痛みナビ体操・実践編その1]約6割を占める前屈改善型の人に最適な「壁おじぎ体操」](https://kyousaku.karadane.jp/wp-content/uploads/2019/12/174f45ef3418902d352cc4fd2c4f35468d63d704-1.png)
![[痛みナビ体操・実践編その2]すべり症にも効果大!後屈改善型の人に最適な「壁反らし体操」](https://kyousaku.karadane.jp/wp-content/uploads/2019/12/f5a4736a218e16fcdfcbf292b5e4ed4966c57492-1.png)
![[痛みナビ体操・実践編その3]狭窄症の常識が通用しない側方改善型に有効の「お尻ずらし」](https://kyousaku.karadane.jp/wp-content/uploads/2019/12/02_20_000-1.png)

![[専門医おすすめ]脊柱管狭窄症の運動療法(リハビリ、ストレッチ)まとめ](https://kyousaku.karadane.jp/wp-content/uploads/2019/12/e_H2A0088-1.png)















この記事が気に入ったらいいね!しよう